Por qué Jonas Salk no quiso patentar vacuna contra la polio
agosto 14, 2020 2025-02-15 9:19Por qué Jonas Salk no quiso patentar vacuna contra la polio

Por qué Jonas Salk no quiso patentar vacuna contra la polio
El trabajo de Jonas Salk y de Albert Sabin es, a día de hoy, uno de los más importantes en medicina, ya que consiguieron con sus vacunas respectivas, erradicar en buena parte del mundo la poliomielitis, una enfermedad altamente contagiosa.
La poliomielitis (más conocida como ‘polio’ en su versión abreviada) es una enfermedad contagiosa que afecta principalmente al sistema nervioso. Producida por un poliovirus, está caracterizada en una de sus formas por producir dolor muscular, atrofia y parálisis flácida. En la lucha contra esta enfermedad, hoy os traemos las razones por las que un famoso investigador, Jonas Salk, rechazó patentar vacuna contra polio.
El virus que produce la poliomielitis se puede contagiar por contacto directo de persona a persona, a través de mocos o flemas, y también se puede realizar la transmisión vía fecal. El poliovirus se introduce a través de nuestra boca o de la nariz, para multiplicarse en la garganta y finalmente, ser absorbido a través del tubo digestivo, y diseminarse en el organismo utilizando el sistema linfático y el torrente sanguíneo.
Sin embargo, abordar esta enfermedad no ha sido tarea fácil. En realidad el virus causante de la poliomielitis presenta tres serotipos diferentes, y su gran capacidad de contagio hacía necesario contar con una herramienta para prevenir la infección. Esta herramienta no era otra que ser capaces de desarrollar una vacuna contra la poliomielitis, que ayudaría a erradicar esta enfermedad de las regiones más afectadas.
Salk vs Sabin: Las dos vacunas contra la polio
Hablar de la vacuna frente a la poliomielitis supone contar la historia de dos investigadores, Jonas Salk y Albert Sabin, que trabajaron a contrarreloj para dar con una estrategia preventiva frente a la peligrosa enfermedad. Aunque los primeros intentos por fabricar una vacuna datan de los años treinta, lo cierto es que no sería hasta dos décadas después cuando se obtendrían los primeros resultados eficaces.
Existen dos diferencias clave en la conocida como vacuna de Salk y la denominada vacuna de Sabin. En primer lugar, el tipo de virus empleado en cada una es distinto. Y por otra parte, la vía de administración de ambas vacunas también es diferente, por lo que la inmunización de las personas vacunadas tampoco sería la misma.
La polio era una de las enfermedades más peligrosas y contagiosas del momento Jonas Salk, investigador médico y virólogo estadounidense, fue un pionero en el desarrollo de una estrategia preventiva frente a la poliomielitis. Y es que hasta 1955, la polio era considerada como uno de los problemas de salud pública más importantes en Estados Unidos. Por ese motivo, su trabajo, que permitió la inmunización eficaz contra ese virus, fue un pilar fundamental para erradicar esta enfermedad.
Lo curioso es que a pesar de constituir un verdadero hito en medicina, Salk rechazó patentar vacuna contra polio. Tampoco quiso hacerlo Albert Sabin, otro virólogo estadounidense de origen judío, cuyo trabajo también fue de suma importancia para realizar la vacunación infantil, ya que Sabin consiguió que la administración de su vacuna fuera por vía oral y no intramuscular, como era la de Salk.
La razón para patentar vacuna contra polio o no hacerlo podría tener, a día de hoy, motivos muy diferentes. Pero lo cierto es que ambos trabajos fueron pioneros en medicina. Por una parte, la vacuna de Sabin, administrada por vía oral, utiliza virus atenuados. Al pasar por el tracto gastrointestinal, no solo protege a los individuos de contraer la polio, sino que también hace que no sean portadores de esta enfermedad.
Por otra, la vacuna de Salk, que usa poliovirus inactivados y se ha de administrar por vía intramuscular, no protege a las personas de ser portadoras del virus causante de la polio. Esto es debido a la propia biología del poliovirus, que como hemos comentado al principio, pasa necesariamente por nuestro aparato digestivo antes de usar el torrente sanguíneo y el sistema linfático para diseminarse por el organismo.
¿Por qué no hubo una patente?
Tal y como explican en este artículo en Forbes, el hecho de patentar vacuna contra polio le hubiera supuesto a Salk ganancias millonarias, en torno a los siete mil millones de dólares. Ambas vacunas se utilizaron desde la década de los cincuenta, consiguiendo la erradicación de la enfermedad en muchas regiones del mundo.
Curiosamente, una vez en un programa de televisión, Jonas Salk fue interrogado sobre los motivos por los que rechazó patentar vacuna contra la polio. Su respuesta fue sin duda curiosa:
«No hay patente. ¿Acaso se puede patentar el sol?»
Muchos relacionan a Jonas Salk con una forma de hacer ciencia diferente, dedicada al beneficio universal. En el debate existente sobre las patentes, resulta curioso analizar el trabajo de Sabin y Salk, y ver cómo ante posibles beneficios multimillonarios, rechazaron apropiarse de su invención y hacer que fuera accesible a todo el mundo.
Una filosofía diferente a la que luego siguió el Tribunal Supremo de Estados Unidos, cuando en el famoso caso Chakrabarty, enunció que «sería patentable todo lo realizado por el ser humano bajo el sol». Este juego de palabras, que bien podía hacer alusión a la frase de Jonas Salk, pone en evidencia dos formas muy diferentes de abordar la investigación y sus aplicaciones.
Hay quien dice que uno de los motivos de Jonas Salk para no patentar vacuna contra polio podría haber estado en la carencia de una legislación sobre patentes adecuada. Y es que la conocida como ley Bayh-Dole, realizada en Estados Unidos en la década de los ochenta, permitió que los investigadores pudieran patentar invenciones y crear empresas de base tecnológica de manera mucho más sencilla.
Sin embargo, no parece que Jonas Salk viera las patentes como algo positivo. Quizás su filosofía, que ha servido de inspiración para muchas personas posteriormente, estaría más cercana a la conocida como ciencia en open-access o en abierto, que parece que va ganando terreno en los últimos años. Así parece que lo resume otra de las frases célebres del investigador Salk:
«It’s much more important to cooperate and collaborate. We are the co-authors with nature of our destiny.»
Lo cierto es que, casi sesenta años después de la invención de la vacuna de Salk, la enfermedad de la polio ha dejado de ser un problema médico de grandes magnitudes a nivel internacional. Su trabajo, junto con el de Albert Sabin, tiene buena parte de la culpa.
Cuando le pregunto por qué no patento la vacuna, Sabin dijo:
“Muchos insistieron en que patentara la vacuna, pero no quise hacerlo”. “Este es mi regalo para todos los niños del mundo”
Y esa fue su voluntad.
DOROTHY M. HORSTMANN: la viróloga clave en la vacuna contra la polio

En estos momentos, el mundo entero espera expectante la aparición de una vacuna eficaz que ayude a frenar el avance imparable del Covid-19. Pero mientras esperamos a que esto suceda, hemos querido echar la vista atrás para buscar otras pandemias que afectaron gravemente al planeta hace años y que también mantuvieron expectante a la población hasta que se dio con el antídoto adecuado. A principios del siglo XX fue el virus de la poliomielitis el que preocupó seriamente a medio mundo. En el año 1955 el doctor Jonas Salk encontró la vacuna contra esta enfermedad, pero lo que se cuenta en pocos sitios es que esto fue posible gracias a las investigaciones previas que llevó a cabo una mujer. Una cuyo nombre es prácticamente desconocido, como el de tantas otras pioneras de nuestra historia, el de la doctora Dorothy Millicen Horstmann.
A finales del siglo XIX, un virus empezó a extenderse por muchos países europeos y de América del Norte. Poco a poco la polio se fue convirtiendo en una epidemia mundial, hasta que en 1955 el doctor Jonas Salk creó la primera vacuna inyectable contra el virus de la poliomielitis. Dos años más tarde, el doctor Albert Sabin desarrolló otra vacuna oral mucho más efectiva y los dos han hecho historia por ser los hombres que dieron con la cura a una enfermedad que atemorizó a todo el mundo durante más de medio siglo. Pero lo que pocos saben, es que fue una mujer, la doctora Dorothy M.Horstmann, la que les dio las pistas exactas de por dónde tenían que empezar para desarrollar una vacuna exitosa.
HISTORIA DE LA POLIOMIELITIS
La polio es una enfermedad causada por un virus ARN, que en la mayoría de los casos es asintomática. Muchos de los afectados nunca desarrollan síntomas, pero cuando el virus afecta al sistema nervioso central se manifiesta de manera grave, ya que destruye las neuronas motoras y produce la parálisis muscular de los pacientes e incluso la muerte.
Los inicios de esta enfermedad no están muy claros. Se desconoce cuándo y cuál fue el foco principal de infección y desde dónde empezó a expandirse por todo el mundo. Se tardó también mucho tiempo en descubrir cómo se transmitía y eso hizo que la vacuna contra la polio tardara casi medio siglo en llegar. En los primeros años de la pandemia, no se sabía muy bien si la enfermedad se transmitía por las vías respiratorias o a través del aparato digestivo y tampoco se sabía a ciencia cierta cómo y porqué afectaba al sistema nervioso produciendo parálisis.
El virus atacaba sobre todo en los meses cálidos, en zonas de grandes urbes industrializadas y se daba en su mayoría entre la población infantil y juvenil. En los casos más graves de principios del siglo XX, la parálisis afectaba a los músculos que regulaban la respiración, lo que hizo necesario que se crearan unas cámaras llamadas «pulmones de acero», una especie de respiradores que ayudaron a mantener con vida a muchos niños enfermos.
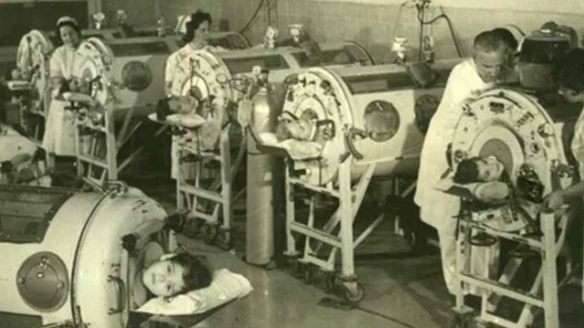
Generalmente, quienes habían contraído el virus era por haber ingerido alimentos y aguas contaminadas o por contacto directo con las personas infectadas. Por eso, en muchas zonas se tomaron algunas medidas drásticas para evitar los contagios, como fueron prohibir la entrada de los menores de 16 años en lugares públicos, aislarlos en zonas alejadas de las grandes ciudades o incluso aislamientos forzosos en hospitales.
En el año 1955, el doctor Jonas Salk, basándose en los estudios de los Premio Nobel John Franklin Enders, Thomas Huckle Weller y Frederick Chapman Robbins, creó la primera vacuna inyectable contra el virus, pero un error con un lote del medicamento, hizo que se siguiera investigando hasta dar con una fórmula más efectiva. En 1957 Albert Sabin desarrolló una vacuna oral con el virus atenuado (con el virus vivo), que abarató el precio y que fue mucho más eficaz, ya que generaba también una inmunidad en el aparato digestivo, que era donde atacaba directamente el virus y no solo en la sangre.
En 1988 la Organización Mundial de la Salud inició un plan para erradidar la poliomielitis y en la actualidad es una enfermedad pácticamente erradicada. Españana notificó el último caso de polio en 1989 y la Unión Europea fue declarado territorio libre de polio a principios de este siglo. Aún así, a día de hoy es una enfermedad presente en algunos países como Afganistán o Paquistán y en Ucrania y Siria ha habido brotes recientemente, asociados a la mala conservación de las vacunas contra el virus.
EL PAPEL SILENCIADO DE UNA VIRÓLOGA
John F. Enders, Thomas H. Weller, Frederick Chapman, Jonas Salk o Albert Sabin, todos ellos nombres masculinos que están relacionados con la exitosa búsqueda de una vacuna contra una de las peores pandemias de principio del siglo XX, pero parece que la historia ha vuelto a olvidar, otra vez más, el de una figura femenina que jugó un papel muy importante en la búsqueda de una cura efectiva. La doctora Dorothy M. Horstmann, demostró que el poliovirus llegaba al sistema nervioso central a través del torrente sanguíneo, lo que le dio una pista a sus colegas de profesión para seguir estudiando en la dirección correcta hacia la búsqueda de una vacuna eficaz.
Tras muchos años de investigaciones fallidas sobre como infectaba el virus al cerebro de los enfermos, la Doctora Horstmann dio con la clave en 1943, cuando recolectó sangre de 111 casos sospechosos y solo una muestra dio positivo. Ella siguió investigando ese caso único, el de una niña de 9 años que vivía en New Haven y a la que extrajo sangre dentro de las 6 horas siguientes a desarrollar la enfermedad (a los demás casos se les había extraído la sangre varios días después de tener síntomas notables). La niña nunca desarrolló parálisis y esto le dio la clave a la viróloga para mirar más de cerca la relación entre el tiempo transcurrido desde la infección y la aparición de los síntomas. Tras varias investigaciones concluyó que la polio se detectaba en la sangre entre los 4 y 6 días después del contagio, dejando en el aire la idea de que el virus pasaba primero a la sangre antes de afectar al tejido nervioso. Así, acotó que los sitios específicos donde se podría detener el virus para que no terminara en parálisis, serían la sangre y el tracto gastrointestinal. Sus premisas sirvieron para desarrollar métodos exitosos de cultivo de tejidos para replicar el poliovirus, por los que premiaron con el Nobel a personajes como John Enders, Thomas H. Weller o Frederick Chapman y que dieron pie al desarrollo de las primeras vacunas contra la enfermedad. El nombre de la doctora Horstmann ha pasado desapercibido para quienes quisieron premiar a los héroes masculinos que «encontraron» la cura de una de las peores pandemias de principios del siglo XX. Aún así, uno de los premiados con el Nobel por realizar estudios más exhaustivos basándose en las premisas de Horstmann, el doctor John Enders, si que elogió públicamente la labor de la viróloga en varias ocasiones, agradeciéndole el hecho de haber puesto en duda «la sensación generalizada de que el virus crecía únicamente en las células nerviosas».
VIDA Y TRABAJO DE DOROTHY
Epidemióloga, viróloga, clínica y educadora, Dorothy Millicent Horstmann fue nombrada profesora de la Facultad de Medicina de Yale en 1969, convirtiéndose así en la primera mujer que conseguía el cargo en esa universidad. Nació en Spokane, Washington, en 1911, aunque gran parte de su juventud la pasó en San Francisco. Fue en la Universidad de California dónde obtuvo el título de medicina y estuvo trabajando en el Hospital General de San Francisco hasta 1942. Ese año la llamaron para formar parte del Commonwealth de Medicina Interna de la Universidad de Yale, justo cuando la polio se estaba convirtiendo en una de las enfermedades más temidas de la nación. Entre los años 1943 y 1944, la unidad de Estudio de Yale, de la que Horstmann formaba parte, investigó cinco brotes importantes en diferentes ciudades de Estados Unidos, y publicó los resultados en 1946. En ese estudio exhaustivo se dejó patente el tiempo que podía persistir el virus en la faringe y el intestino, lo que dio la clave para determinar que el tracto gastrointestinal y no el nasal, era el que producía el contagio al cerebro. La labor de Horstmann tuvo grandes implicaciones para el desarrollo de la vacuna contra la poliomielitis, ya que sus resultados apuntaron a una vacuna oral como la mejor opción para protegerse de la infección, algo que finalmente logró Albert Sabin en 1957. Aunque su trabajo no fue reconocido oficialmente, algunos como el historiador Jon F. Fulton si que se han tomado la molestia de reconocer el gran trabajo que realizó la viróloga.
Esta divulgación es tan emocionante como todo lo que ha sucedido en la Facultad de Medicina de Yale desde llegó por primera vez en 1930 y es un gran crédito para su industria y su imaginación científica. John F. Fulton – Historiador de medicina de la Universidad de Yale.
El trabajo de campo con niños y jóvenes afectados por la poliomielitis, marcó fuertemente a Horstmann, que decidió cambiar su enfoque laboral. Desde entonces dejó de lado la medicina interna, para centrarse en la pediatría.
Cuando lidias con una epidemia te das cuenta de que es algo urgente. Había mucho que aprender en el contexto infantil. Dorothy Millicent Horstmann
Se especializó en muchas otras enfermedades virales y congénitas que afectaban sobre todo a la infancia y publicó varios artículos de investigación sobre epidemiología. Incluso los resultados de un estudio suyo sobre el virus de la rubéola en niños en los Estados Unidos en 1969, fue clave para desarrollar la licencia de la vacuna contra esta enfermedad.

Fue la primera mujer en ser nombrada profesora titular de la Universidad de Yale y realizó numerosas contribuciones a la educación y a la ciencia. En el año 1991 se estableció en esa universidad una conferencia anual en su honor sobre Epidemiología y Enfermedades Infecciosas Pediátricas. Diez años más tarde, Horstmann fallecía en New Haven, el 11 de enero de 2001, dejando tras de si un gran legado de contribuciones como pionera en los campos de la polomielitis, la ciencia, la educación y la pediatría que han tenido poco reconocimiento, pero que nosotros queremos rescatar para recordar que hace casi 80 años, fue una mujer quién dio las pistas a otros hombres, para encontrar una vacuna eficaz contra un virus que también estaba atemorizando a medio mundo.

